台灣捷邁醫療器材股份有限公司
內容
針對嚴重創傷性膝關節炎的治療,目前仍然以全人工膝關節置換術為主。由於部分病人在手術部位仍有鋼釘鋼板留存,因此傳統上,需要先將鋼釘鋼板拔除之後,再進行全人工膝關節置換。但是這種手術可能面臨的主要兩個問題:第一、拔除鋼板的傷口較大,造成傷害較多,影響預後;第二、拔除鋼板的傷口與人工關節置換的傷口太接近,容易造成皮膚壞死;基於以上的理由,創傷性膝關節炎除了本身容易造成感染以外,軟組織破壞的風險也更高。
先以一個病例做為開場,一位五十歲女性因為車禍,造成左側的股骨幹骨折,在其他醫院經過復位及interlocking nail 固定後,術中同時發現股骨頸也有骨折的現象,因此也使用cannulated screw 做股骨頸的固定,但是效果不彰,又更改為 dynamic hip screw,以及 locking plate 同時將股骨頸及股骨幹固定(如圖一)。但是事情並沒有結束,由於骨折的關係,左側的股骨頭開始壞死,原本股骨幹骨折也沒有癒合,這位病人此時來到我的門診。由於股骨頭開始壞死,以及股骨幹骨折未癒合,因此決定以 long stem THR 治療( 如圖二)。 經過一年的復健,骨折癒合了,髖關節也穩定發揮功能,但是病人又抱怨膝關節疼痛,檢查的結果,發現是因為長時間左下肢無法正常受力,導致膝關節退化性關節炎;經過幾個月的保守治療無效,最後決定再做一次全人工膝關節置換手術。傳統全人工膝關節置換手術,是使用 IM alignment guide 為基礎,決定 distal femoral cutting 的角度,以及 femoral component rotation。但是對於鋼板及鋼釘還留存於手術肢體的 traumatic OA knee,如圖三,如果不把鋼釘移除,則無法使用 IM alignment guide。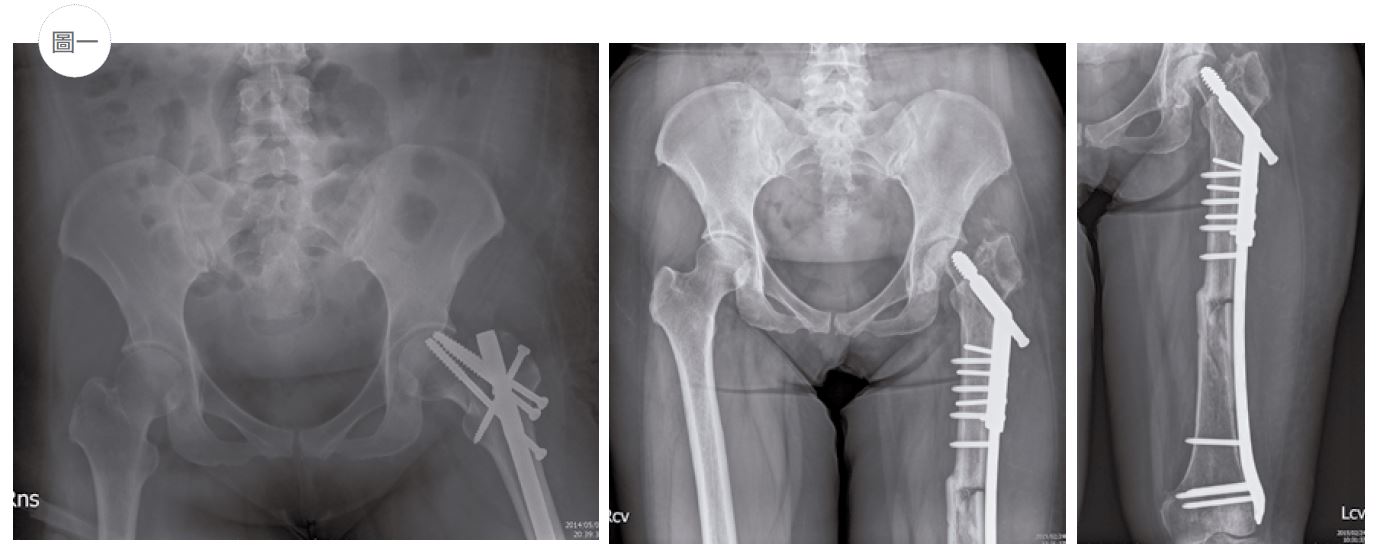

當時碰到這樣的案例,除了有原先的鋼板以外,還有 total hip replacement 的 long stem,因此無法使用 IM alignment guide,可能要使用近乎 free hand cutting 的方式進行手術;如果能夠有導航的設備,則可以提高人工關節切割的準確率,相較於 free hand cutting,可以大幅提高切割準確率,提升預後良好的機率;光學導航技術可以提供這類的幫助,但是一般光學導航設備龐大且複雜,同時需要在手術肢體的骨頭上,額外放置追蹤器使用的插梢,針對過去曾有骨折的病人來說,在原本就比較脆弱的骨頭上在裝置插梢,會增加手術中骨折的風險;過去曾在醫學會中看過微型導航,利用微型導航陀螺儀定位的功能,可以省去使用 IM alignment guide 的步驟,因此在手術中可以不需要移除原有的鋼釘,就算在 femoral canal 內有 long stem 也不會有影響;同時微型導航設備簡單,體積較小,使用上較光學導航方便。我們可能會懷疑,這樣簡單的系統,在測量上有沒有光學導航的精準,在經過文獻的搜尋後,發現國外使用的經驗,微型導航與光學導航的誤差比較上,相差小於 0.5 度。將 femur 與 tibia 分開測量, femoral mechanical axis 的平均誤差為 0.4o±0.95o, tibial mechanical axis 平均誤差為 0.7o±1.07o, tibial slope 平均誤差為 -0.05o±0.78o,因此根據國外的使用經驗,微型導航作為手術中切割的導引可以提高準確度。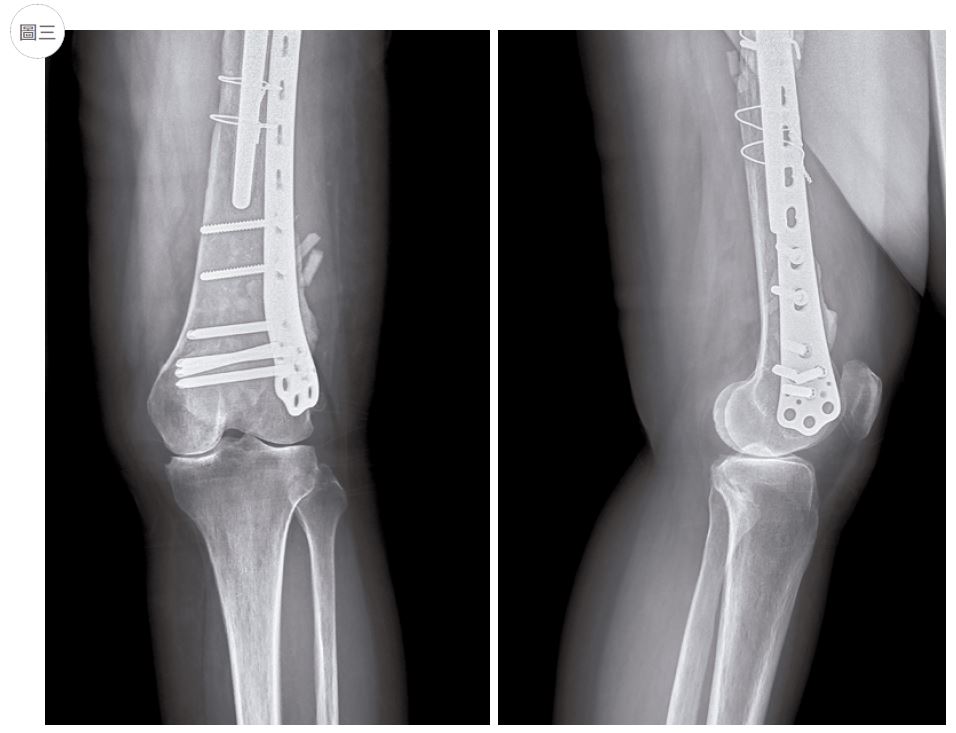
傳統全人工膝關節置換手術經常會因為患者的解剖構造不同,造成切割及各 component 裝置的誤差,誤差值太大,則會造成患者術後的疼痛,膝關節部分功能的喪失,甚至會造成日後人工關節早期鬆動。目前統計全人工膝關節的平均存活率,10 年為 98%, 15 年為 90%,而造成人工關節提早失效及鬆動的原因之一,就是人工關節術後 alignment 誤差太大;針對嚴重 varus deformity、femoral shaft 或 tibial shaft bowing,以及有鋼板存留的 traumatic OA knee 而言 ,經驗豐富的骨科醫師可以憑藉多年的經驗,做出正確的切割,但是對於多數骨科醫師而言,在沒有任何地標及 guiding 的情況下做切割,相對會提高手術失敗的風險。而光學導航可以提供準確地切割依據,但是因為機器操作複雜,定位程序的繁複,以及追蹤器插梢的裝置容易造成骨折等併發症,這些都會降低骨科醫師對導航的信任;微型導航可以大幅降低一般光學導航的繁複步驟,同時因為不需裝置追蹤器插梢,因此可避免手術中骨折的風險。
最後這位病患在微型導航輔助之下,接受全人工膝關節置換;由於有微型導航的輔助,可以在不拆除原有鋼板的情況之下,精準切割骨骼,人工關節的alignment 也是近乎零誤差(如圖五),同時由於沒有拆除原有的鋼板,可以將軟組織的破壞程度降至最低 ,手術後復原速度與一般人工關節置換術後幾乎沒有差別。
先以一個病例做為開場,一位五十歲女性因為車禍,造成左側的股骨幹骨折,在其他醫院經過復位及interlocking nail 固定後,術中同時發現股骨頸也有骨折的現象,因此也使用cannulated screw 做股骨頸的固定,但是效果不彰,又更改為 dynamic hip screw,以及 locking plate 同時將股骨頸及股骨幹固定(如圖一)。但是事情並沒有結束,由於骨折的關係,左側的股骨頭開始壞死,原本股骨幹骨折也沒有癒合,這位病人此時來到我的門診。由於股骨頭開始壞死,以及股骨幹骨折未癒合,因此決定以 long stem THR 治療( 如圖二)。 經過一年的復健,骨折癒合了,髖關節也穩定發揮功能,但是病人又抱怨膝關節疼痛,檢查的結果,發現是因為長時間左下肢無法正常受力,導致膝關節退化性關節炎;經過幾個月的保守治療無效,最後決定再做一次全人工膝關節置換手術。傳統全人工膝關節置換手術,是使用 IM alignment guide 為基礎,決定 distal femoral cutting 的角度,以及 femoral component rotation。但是對於鋼板及鋼釘還留存於手術肢體的 traumatic OA knee,如圖三,如果不把鋼釘移除,則無法使用 IM alignment guide。


當時碰到這樣的案例,除了有原先的鋼板以外,還有 total hip replacement 的 long stem,因此無法使用 IM alignment guide,可能要使用近乎 free hand cutting 的方式進行手術;如果能夠有導航的設備,則可以提高人工關節切割的準確率,相較於 free hand cutting,可以大幅提高切割準確率,提升預後良好的機率;光學導航技術可以提供這類的幫助,但是一般光學導航設備龐大且複雜,同時需要在手術肢體的骨頭上,額外放置追蹤器使用的插梢,針對過去曾有骨折的病人來說,在原本就比較脆弱的骨頭上在裝置插梢,會增加手術中骨折的風險;過去曾在醫學會中看過微型導航,利用微型導航陀螺儀定位的功能,可以省去使用 IM alignment guide 的步驟,因此在手術中可以不需要移除原有的鋼釘,就算在 femoral canal 內有 long stem 也不會有影響;同時微型導航設備簡單,體積較小,使用上較光學導航方便。我們可能會懷疑,這樣簡單的系統,在測量上有沒有光學導航的精準,在經過文獻的搜尋後,發現國外使用的經驗,微型導航與光學導航的誤差比較上,相差小於 0.5 度。將 femur 與 tibia 分開測量, femoral mechanical axis 的平均誤差為 0.4o±0.95o, tibial mechanical axis 平均誤差為 0.7o±1.07o, tibial slope 平均誤差為 -0.05o±0.78o,因此根據國外的使用經驗,微型導航作為手術中切割的導引可以提高準確度。

傳統全人工膝關節置換手術經常會因為患者的解剖構造不同,造成切割及各 component 裝置的誤差,誤差值太大,則會造成患者術後的疼痛,膝關節部分功能的喪失,甚至會造成日後人工關節早期鬆動。目前統計全人工膝關節的平均存活率,10 年為 98%, 15 年為 90%,而造成人工關節提早失效及鬆動的原因之一,就是人工關節術後 alignment 誤差太大;針對嚴重 varus deformity、femoral shaft 或 tibial shaft bowing,以及有鋼板存留的 traumatic OA knee 而言 ,經驗豐富的骨科醫師可以憑藉多年的經驗,做出正確的切割,但是對於多數骨科醫師而言,在沒有任何地標及 guiding 的情況下做切割,相對會提高手術失敗的風險。而光學導航可以提供準確地切割依據,但是因為機器操作複雜,定位程序的繁複,以及追蹤器插梢的裝置容易造成骨折等併發症,這些都會降低骨科醫師對導航的信任;微型導航可以大幅降低一般光學導航的繁複步驟,同時因為不需裝置追蹤器插梢,因此可避免手術中骨折的風險。

最後這位病患在微型導航輔助之下,接受全人工膝關節置換;由於有微型導航的輔助,可以在不拆除原有鋼板的情況之下,精準切割骨骼,人工關節的alignment 也是近乎零誤差(如圖五),同時由於沒有拆除原有的鋼板,可以將軟組織的破壞程度降至最低 ,手術後復原速度與一般人工關節置換術後幾乎沒有差別。






